Αντιμετώπιση του διαβήτη
1. Έμαθα ότι έχω διαβήτη. Τι να κάνω;
Το πρώτο που χρειάζεται να κάνεις είναι να ηρεμήσεις… Σίγουρα σε κατακλύζουν πολλά συναισθήματα, χιλιάδες σκέψεις, ιστορίες γνωστών σου ή αγνώστων με διαβήτη, χιλιάδες απορίες και ίσως, στο βάθος, και κάποιες τύψεις για κάτι που έκανες ή δεν έκανες… Σταμάτα! Πρώτα απ’ όλα, ο διαβήτης δεν προήλθε από δικό σου λάθος! Όπως θα δεις και στο κομμάτι της αιτιολογίας, αυτή σε μεγάλο μέρος είναι ακόμα άγνωστη, ενώ σε επίσης μεγάλο μέρος έχει τη ρίζα της σε γενετικούς και έμφυτους παράγοντες τους οποίους κανείς δεν μπορεί να ελέγξει.
Όσον αφορά τις απορίες, για να διαβάζεις αυτό το κείμενο μάλλον έχεις ήδη αρχίσει να ψάχνεις απαντήσεις. Αυτό που θα πρέπει σίγουρα να κάνεις είναι να απευθυνθείς σε κάποιον ειδικό. Ο διαβήτης δυστυχώς δεν είναι κάτι που θα φύγει από μόνο του ή κάτι που μπορείς να αντιμετωπίσεις χωρίς εξειδικευμένη βοήθεια. Και το σίγουρο είναι ότι χρειάζεται αντιμετώπιση.
Στην Ελλάδα, οι γιατροί που συνήθως ασχολούνται με το διαβήτη είναι είτε Ενδοκρινολόγοι είτε Παθολόγοι (και παιδίατροι για τα παιδιά). Συγκεκριμένα, ο όρος «Διαβητολόγος» στην Ελλάδα αναφέρεται επίσημα είτε σε Ενδοκρινολόγους (καθώς ο διαβήτης είναι μεταβολικό-ενδοκρινικό νόσημα και περιλαμβάνεται στην ύλη της ειδικότητας) είτε σε Παθολόγους που έχουν ολοκληρώσει μια επιπλέον εξειδίκευση σε κάποιο από τα επίσημα διαβητολογικά κέντρα και κατέχουν τον αντίστοιχο τίτλο.
2. Τι πρέπει να τρώω;
Η σωστή διατροφή είναι ένα από τα κύρια όπλα μας στην αντιμετώπιση του διαβήτη (ποτέ όμως μόνη της). Έχουν κατά καιρούς εκδοθεί διάφορες οδηγίες ως προς το τι επιτρέπεται και τι δεν επιτρέπεται να τρώει ένας διαβητικός.
Κατά τις σύγχρονες απόψεις, καταρχάς δεν υπάρχουν τροφές που απαγορεύονται. Υπάρχουν τροφές που θα πρέπει να αποτελούν τη βάση ενός ισορροπημένου διαιτολογίου και τροφές που καλό είναι να αποφεύγονται ή να καταναλώνονται σε μικρές ποσότητες (πάντα στα πλαίσια του ισορροπημένου διαιτολογίου). Το διαιτολόγιο αυτό θα πρέπει να είναι προσαρμοσμένο στις ανάγκες, τις προτιμήσεις και τον τρόπο ζωής του κάθε ατόμου και είναι δουλειά κάποιου εξειδικευμένου διαιτολόγου. Παρόλα αυτά, κάποιες γενικές κατευθύνσεις είναι οι εξής:
- Η διατροφή του ασθενή με διαβήτη πρέπει να είναι τέτοια που να διατηρεί φυσιολογικό σωματικό βάρος (ή ορθότερα φυσιολογικό δείκτη μάζας σώματος – BMI). Αν ο διαβητικός έχει παραπάνω κιλά, πρέπει να περιορίσει το ποσό των θερμίδων έτσι ώστε (σε συνδυασμό με ένα συστηματικό πρόγραμμα άσκησης) να χάσει βάρος. Αυτό θα βοηθήσει στη μείωση της «αντίστασης» στην ινσουλίνη και έτσι στην καλύτερη ρύθμιση του σακχάρου.
- Σε αντίθεση με παλαιότερες απόψεις, τη βάση του διαιτολογίου πρέπει να αποτελούν οι υδατάνθρακες (περίπου το 50% των ημερησίων θερμίδων). Προτιμώνται οι σύμπλοκοι υδατάνθρακες και τροφές πλούσιες σε φυτικές ίνες (πχ. όσπρια, λαχανικά, φρούτα, ψωμί ολικής άλεσης κ.ά) και, γενικά, τρόφιμα που έχουν όπως λέγεται χαμηλό «γλυκαιμικό δείκτη». Χαμηλός γλυκαιμικός δείκτης σημαίνει πρακτικά πως οι υδατάνθρακες του συγκεκριμένου τροφίμου απορροφώνται με πιο αργό ρυθμό και ανεβάζουν το ζάχαρο λιγότερο. Η ζάχαρη έχει υψηλό γλυκαιμικό δείκτη, οπότε οι τροφές που την περιέχουν (γλυκά, αναψυκτικά κτλ) καλό είναι να αποφεύγονται. Επίσης δεν υπάρχει κανένας λόγος να χρησιμοποιούνται τρόφιμα «για διαβητικούς», τα οποία δεν προσφέρουν κανένα πλεονέκτημα, ενώ μπορεί να γίνουν και επιβλαβή όταν δεν αξιολογηθεί σωστά το γλυκαιμικό τους αποτέλεσμα ή οι θερμιδική τους αξία.
- Το λίπος της τροφής πρέπει να περιορίζεται στο 30-35% των ημερησίων θερμίδων. Αυτό πρακτικά μπορεί να γίνει με επιλογή γαλακτοκομικών προϊόντων με χαμηλά λιπαρά, αφαίρεση του ορατού λίπους από το κρέας, αποφυγή μεγάλων ποσοτήτων βουτύρου ή μαργαρίνης, αποφυγή τηγανητών φαγητών κ.ά. Τα «καλά» λιπαρά (μονοακόρεστα) είναι η καλύτερη πηγή λίπους. Και ο καλύτερος εκπρόσωπός τους είναι το ελαιόλαδο που, ευτυχώς, είναι πολύ διαδεδομένο στη χώρα μας. Προσοχή όμως στην ποσότητα: όχι σαλάτες ή φαγητά που κολυμπάνε στο λάδι!
- Το υπόλοιπο των ημερησίων θερμίδων καλύπτεται από τις πρωτεΐνες (λεύκωμα), που δεν πρέπει να ξεπερνάει το 15-20%.
- Τέλος, είναι σημαντικό τα γεύματα να είναι κατανεμημένα σωστά μέσα στην ημέρα. Συνιστώνται τρία γεύματα (μαζί με το πρωινό) και 2-3 «γευματίδια» («δεκατιανό», απογευματινό και ίσως κάτι πριν τον ύπνο). Με αυτόν τον τρόπο τα γεύματα είναι πιο «συμμαζεμένα» και η απορρόφηση των συστατικών πιο σταδιακή, έτσι ώστε ο οργανισμός να μπορεί να τα χειριστεί καλύτερα. Αυτός ο προγραμματισμός και η κατανομή των γευμάτων είναι ακόμα πιο απαραίτητα σε ασθενείς που θεραπεύονται με ινσουλίνη, γιατί εκεί πρέπει να υπολογιστεί και η δόση της ινσουλίνης, ο χρόνος της μέγιστης δράσης της κτλ., οπότε μόνο με σωστό πρόγραμμα διατροφής μπορεί αφενός να γίνει σωστή ρύθμιση και αφετέρου να αποφύγουμε τις επικίνδυνες υπογλυκαιμίες.
Συμπερασματικά, η διατροφή του διαβητικού ασθενή δεν διαφοροποιείται ουσιαστικά από αυτό που θα ονομάζαμε ισορροπημένη ή «υγιεινή διατροφή». Και σίγουρα δεν είναι μια συγκεκριμένη δίαιτα, μια στερητική διατροφή που θα πρέπει κανείς να ακολουθεί για κάποιο χρονικό διάστημα. Είναι μια αλλαγή διατροφικών συνηθειών, μια υγιεινότερη στάση ζωής και γι’ αυτό θα πρέπει να είναι «κομμένη και ραμμένη» στα μέτρα του καθενός.
Ένα παράδειγμα σωστού διαιτολογίου θα βρείτε στην ενότητα χρήσιμα εργαλεία. Προσοχή όμως, είναι μόνο ένα παράδειγμα και όχι οδηγίες. Η εκπαίδευση και η καθοδήγηση του διαβητικού πάνω στα θέματα διατροφής είναι καλό να γίνεται από κάποιον εξειδικευμένο διαιτολόγο, με βάση τα ιδιαίτερα χαρακτηριστικά της κάθε περίπτωσης.
Για περισσότερες εξειδικευμένες πληροφορίες μπορείτε να «κατεβάσετε» τον οδηγό διατροφής από την επίσημη ιστοσελίδα της Ελληνικής Διαβητολογικής Εταιρείας.
3. Πώς θεραπεύεται ο διαβήτης;
Εκτός από τη σωστή διατροφή και τη συστηματική άσκηση, παραμέτρους μέγιστης σημασίας, ο διαβητικός ασθενής θα πρέπει να πάρει και κάποια φάρμακα. Τα φάρμακα που διαθέτουμε, λογικά, στοχεύουν τις διάφορες συνιστώσες του προβλήματος. Έτσι, κατά περίπτωση, μπορούμε να δώσουμε φάρμακα που μειώνουν την «αντίσταση» στην ινσουλίνη, φάρμακα που εμποδίζουν την απορρόφηση των σακχάρων, φάρμακα που προκαλούν έκκριση ινσουλίνης από το πάγκρεας και, τέλος, την ίδια την ουσία που λείπει, την ινσουλίνη. Ο ασθενής με διαβήτη τύπου 1 (όπου το πάγκρεας δεν μπορεί να παράγει πρακτικά καθόλου ινσουλίνη) θα χρειαστεί οπωσδήποτε ενέσεις ινσουλίνης εξαρχής, ενώ ο ασθενής τύπου 2 μπορεί να πάρει δισκία (χάπια) και να ρυθμίζεται για πολλά χρόνια μόνο με αυτά. Το πιθανότερο πάντως είναι πως και στον τύπο 2, μετά από 10-15 χρόνια, οι δυνατότητες του παγκρέατος θα εξαντληθούν και θα χρειαστεί χορήγηση ινσουλίνης.
Αναλυτικά, εκτός της ινσουλίνης, τα φάρμακα που διαθέτουμε είναι:
- Μετφορμίνη (Glucophage®, Glucofree®): Μειώνει την αντίσταση στην ινσουλίνη. Είναι φάρμακο φθηνό, χωρίς ιδιαίτερες παρενέργειες, δεν προκαλεί υπογλυκαιμίες και πλέον συνιστάται σε όλους τους διαβητικούς από τη στιγμή της διάγνωσης (αρχίζει δηλαδή ταυτόχρονα με τη δίαιτα και την άσκηση), εφόσον φυσικά δεν υπάρχει κάποια αντένδειξη.
- Ακαρβόζη (Glucobay®): Μειώνει τη διάσπαση και την απορρόφηση των υδατανθράκων στο έντερο. Δεν χρησιμοποιείται πολύ συχνά πλέον.
- Σουλφονυλουρίες (πχ. Solosa®, Diamicron®, Daonil®): Είναι τα κατεξοχήν ινσουλινοεκκριτικά φάρμακα. Δρουν «πιέζοντας» το πάγκρεας να βγάλει περισσότερη ινσουλίνη για να καλύψει τις ανάγκες του οργανισμού. Ευνόητο είναι ότι δεν μπορούν να δράσουν σε ένα πάγκρεας που δεν μπορεί να εκκρίνει ινσουλίνη. Η κυριότερη παρενέργειά τους είναι οι υπογλυκαιμίες.
- Μεγλιτινίδες (Novonorm®, Starlix®): Είναι επίσης ινσουλινοεκκριτικά, αλλά με μικρότερη διάρκεια από ότι οι σουλφονυλουρίες. Χορηγούνται μόνο πριν από τα γεύματα και προκαλούν έκκριση ινσουλίνης από το πάγκρεας για να καλυφθεί το συγκεκριμένο γεύμα κάθε φορά.
- Γλιταζόνες (Actos®): Βασικά μειώνουν την αντίσταση στην ινσουλίνη. Στην ίδια κατηγορία ανήκε και το Avandia®, το οποίο αποσύρθηκε. Το Actos® κυκλοφορεί και σε σταθερό συνδυασμό με μετφορμίνη σε ένα χάπι (Competact®).
- Αναστολείς DPP-4 (πχ Januvia®, Galvus®, Onglyza®, Jalra®, Xelevia®, Trajenta®, Vipidia®): Είναι νεότερα φάρμακα. Αυξάνουν τα επίπεδα κάποιων φυσικών ουσιών (των ινκρετινών) που παράγονται από το έντερο μετά τη λήψη τροφής, αναστέλλοντας το ένζυμο που τις διασπά (το ένζυμο DPP-4). Οι ινκρετίνες με τη σειρά τους δρουν στο πάγκρεας και το αναγκάζουν να εκκρίνει ινσουλίνη. Κυκλοφορούν και σταθεροί συνδυασμοί με μετφορμίνη σε ένα χάπι (Janumet®, Eucreas®, Zomarist®, Velmetia®, Komboglyze®, Jentadueto®, Vipdomet®) και ένας σταθερός συνδυασμός με πιογλιταζόνη (Incresync®).
- Αναστολείς SGLT2 (Forxiga®, Jardiance®, Invokana®): Είναι μια σχετικά νέα κατηγορία αντιδιαβητικών δισκίων. Στοχεύουν στη μείωση της γλυκόζης του οργανισμού, αποβάλλοντάς τη στα ούρα (μέσω αναστολής της επαναρρόφησής της από τους νεφρούς). Κυκλοφορούν και σταθεροί συνδυασμοί με μετφορμίνη σε ένα χάπι (Xigduo®, Synjardy®, Vokanamet®) και ένας σταθερός συνδυασμός με αναστολέα DPP-4 (Glyxambi®).
- Ινκρετινο-μιμητικά (Byetta®, Victoza®, Lyxumia®, Bydureon®, Trulicity®, Ozempic®): Είναι νεότερα φάρμακα, σε ενέσιμη μορφή. Δρουν όπως οι φυσικές ινκρετίνες (αναγκάζουν το πάγκρεας να εκκρίνει ινσουλίνη) αλλά δεν διασπώνται από το ένζυμο DPP-4 και πετυχαίνουν πολύ μεγαλύτερες συγκεντρώσεις στο αίμα. Κυκλοφορούν και σταθεροί συνδυασμοί με βασική ινσουλίνη (Xultophy®, Soliqua®).
Τα παραπάνω φάρμακα μπορούν να χρησιμοποιηθούν και σε διάφορους συνδυασμούς μεταξύ τους ή μαζί με κάποια «βασική» ινσουλίνη (βλ. την επόμενη ερώτηση), φυσικά πάντα με τις οδηγίες κάποιου ειδικού γιατρού.
4. Πόσες ινσουλίνες υπάρχουν;
Η ορμόνη ινσουλίνη, που παράγεται από το πάγκρεας, είναι μία. Από εκεί και πέρα, έχουν αναπτυχθεί διάφορα φαρμακευτικά σκευάσματα ινσουλίνης, με σκοπό την τροποποίηση κάποιων ιδιοτήτων της που αφορούν κυρίως την ταχύτυτα απορρόφησης και δράσης της. Με αυτόν τον τρόπο έχουμε αρκετές εύχρηστες επιλογές, που μας βοηθούν να «καταστρώσουμε» τα διάφορα θεραπευτικά μας «σχήματα» ανάλογα με τις ανάγκες των ασθενών. Έτσι έχουμε:
- Ανάλογα μακράς δράσης (Lantus®, Abasaglar®, Levemir®, Tresiba®, Toujeo®): Έχουν μακρό χρόνο δράσης ώστε να καλύπτουν όλο το 24ωρο με μία ένεση. Σκοπός τους είναι να κρατάνε μια σταθερή συγκέντρωση ινσουλίνης στο αίμα, για την κάλυψη των βασικών αναγκών του οργανισμού. Δεν μπορούν όμως να καλύψουν τις ανάγκες που προκύπτουν μετά από κάθε γεύμα. Αυτές θα πρέπει να καλυφθούν είτε από το πάγκρεας του ασθενούς (με τη βοήθεια των δισκίων) είτε με την προσθήκη και κάποιας άλλης ινσουλίνης.
- Ινσουλίνες ενδιάμεσης δράσης (Humulin NPH®, Protaphane®): Έχουν πρακτικά αντικατασταθεί από τα ανάλογα μακράς δράσης. Έχουν τον ίδιο σκοπό με εκείνα, αλλά μικρότερο χρόνο δράσης με αποτέλεσμα να χρειάζονται δύο ενέσεις το 24ωρο.
Οι δύο παραπάνω κατηγορίες αναφέρονται και ως «βασικές ινσουλίνες»
- Ανθρώπινες ινσουλίνες ταχείας δράσης (Actrapid®, Humulin Regular®): Έχουν σκοπό την κάλυψη των αναγκών από τα γεύματα. Η ένεση πρέπει να γίνεται πριν από κάθε γεύμα (περίπου 20-30 λεπτά νωρίτερα) και ουσιαστικά η δράση της έχει εξαντληθεί μέχρι το επόμενο γεύμα. Τείνουν να αντικατασταθούν από τα νεότερα υπερταχέα ανάλογα.
- Ταχέα ανάλογα ινσουλίνης (Novorapid®, Apidra®,Humalog®, Fiasp®): Είναι συνθετικά σκευάσματα που έχουν αντικαταστήσει τις ινσουλίνες ταχείας δράσης στην κάλυψη των γευματικών αναγκών. Η δράση τους είναι ταχύτερη και έτσι μπορούν να χορηγηθούν 5-10 λεπτά πριν το κάθε γεύμα.
- Υπερταχέα ανάλογα ινσουλίνης (Fiasp®, Lyumjev®): Είναι νεότερες συνθετικές ινσουλίνες που έχουν ακόμα ταχύτερη δράση και μπορούν πρακτικά να χορηγηθούν αμέσως πριν (ή ίσως και μετά) το γεύμα.
Οι δύο παραπάνω κατηγορίες αποτελούν τις «γευματικές ινσουλίνες».
- Μείγματα ινσουλίνης (Novomix 30®, Humalog-mix 25 ή 50®, Humulin-M3®, Mixtard 30, 40 ή 50®): Είναι έτοιμα μείγματα (σε ένα σκεύασμα) μιας βασικής και μιας γευματικής ινσουλίνης σε συγκεκριμένη αναλογία (πχ 70/30, 75/25, 50/50). Είναι χρήσιμα κυρίως για ασθενείς τύπου 2 που έχουν φτάσει να χρειάζονται ινσουλίνη. Χορηγούνται συνήθως σε δύο ή τρεις ενέσεις την ημέρα, ανάλογα με τις ανάγκες του κάθε ασθενούς και προσφέρουν μια αρκετά αποτελεσματική και βολική (χωρίς πολλούς υπολογισμούς) λύση.
Ανάλογα λοιπόν με τις ανάγκες, ο γιατρός μπορεί να επιλέξει διάφορους συνδυασμούς. Το θεραπευτικό σχήμα όμως που μιμείται πιο αποτελεσματικά τη φυσιολογική έκκριση ινσουλίνης (και το οποίο είναι ο κανόνας για τον διαβήτη τύπου 1) είναι το «εντατικοποιημένο σχήμα ινσουλινοθεραπείας».
Στο εντατικοποιημένο σχήμα χρειάζονται τακτικές μετρήσεις σακχάρου και χορηγούνται τουλάχιστον 4 ενέσεις ινσουλίνης την ημέρα: Μια βασική ινσουλίνη (συνήθως το βράδυ) για την κάλυψη του βασικού ρυθμού και τρεις ενέσεις γευματικής ινσουλίνης (μια πριν από κάθε κύριο γεύμα), όπως φαίνεται στην εικόνα.
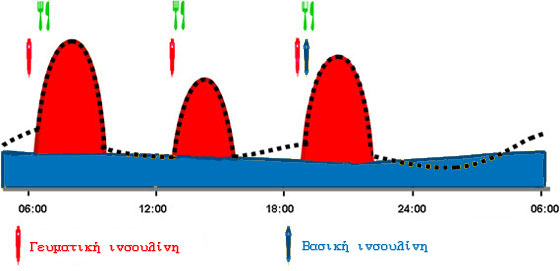
Φαίνεται επίσης πόσο καλά μιμείται αυτό το θεραπευτικό σχήμα τη φυσιολογική έκκριση (που απεικονίζεται με τη μαύρη γραμμή).
Οι μονάδες της βασικής ινσουλίνης ρυθμίζονται με γνώμονα το σάκχαρο νηστείας (το πρωινό σάκχαρο) και είναι συνήθως σταθερές για κάθε δεδομένη περίοδο (εφόσον και οι βασικές ανάγκες είναι σταθερές). Οι μονάδες της γευματικής ινσουλίνης εξαρτώνται από το σάκχαρο του αίματος τη στιγμή πριν την ένεση, καθώς και από την ποσότητα και τα συστατικά του γεύματος που πρόκειται να ακολουθήσει. Έτσι, ο ασθενής πρέπει να ξέρει να υπολογίζει κάθε φορά πόσες μονάδες ινσουλίνης θα κάνει πριν το κάθε γεύμα (βλ. υπολογισμός μονάδων ινσουλίνης, στην ενότητα χρήσιμα εργαλεία).
5. Πώς θεραπεύεται ο κάθε τύπος διαβήτη;
Ανάλογα με τον τύπο του διαβήτη έχουμε και διαφορετικές θεραπευτικές επιλογές.
- Στον τύπο 1, η ινσουλινοθεραπεία είναι μονόδρομος. Το «εντατικοποιημένο σχήμα» ξεκινάει από τη διάγνωση του διαβήτη και συνεχίζεται δια βίου. Αυτό γίνεται είτε με πολλαπλές καθημερινές ενέσεις ινσουλίνης ή με την «αντλία ινσουλίνης» (βλ. επόμενη ερώτηση).
- Στον τύπο LADA, κατά τον ίδιο τρόπο, η μόνη επιλογή που αποδεδειγμένα θα κρατήσει ρυθμισμένο τον ασθενή είναι η ινσουλίνη. Η διαφορά από τον τύπο 1 είναι ότι μπορεί για αρκετό χρονικό διάστημα να μη χρειαστεί εντατικοποίηση του σχήματος και να αρκεί πχ μια ένεση βασικής ινσουλίνης την ημέρα. Υπάρχουν και περιπτώσεις που μπορεί το σάκχαρο να ρυθμίζεται μόνο με δισκία, αλλά στη συντριπτική πλειοψηφία αυτή η τακτική είναι καταδικασμένη να αποτύχει σε σχετικά σύντομο διάστημα.
- Στον τύπο 2 χρησιμοποιούνται όλες οι διαθέσιμες θεραπευτικές κατηγορίες, μόνες ή σε συνδυασμούς. Συνήθως ξεκινάμε με μετφορμίνη και συνεχίζουμε σε συνδυασμούς με άλλα αντιδιαβητικά από το στόμα. Επειδή όμως ο διαβήτης είναι νόσημα που εξελίσσεται με τα χρόνια, στην πλειονότητα των περιπτώσεων θα χρειαστεί να χρησιμοποιήσουμε και τις ενέσιμες θεραπείες. Έτσι, μετά πχ από 15-20 χρόνια, το μεγαλύτερο μέρος των ασθενών με τύπο 2 θα χρειαστούν κάποιο σχήμα που να περιλαμβάνει ινσουλίνη.
- Στον διαβήτη κύησης, τις περισσότερες φορές δεν χρειάζονται φάρμακα. Η πολύ προσεκτική τήρηση ενός σωστού διαιτολογίου είναι συνήθως αρκετή για τη ρύθμιση του σακχάρου εντός των θεραπευτικών στόχων. Χρειάζεται όμως μεγάλη προσοχή και εγρήγορση ώστε, αν κάποια στιγμή η δίαιτα δεν αρκεί, να ξεκινήσουμε άμεσα φαρμακευτική αγωγή με ινσουλίνη, καθώς τα αντιδιαβητικά δισκία δεν έχουν ακόμα έγκριση για χρήση κατά την εγκυμοσύνη.
6. Τι είναι η αντλία ινσουλίνης; (Βλ. και σχετικό άρθρο)
Η αντλία ινσουλίνης προσφέρει έναν εναλλακτικό τρόπο ινσουλινοθεραπείας. Χορηγείται μετά από έγκριση επιτροπής ειδικών, μόνο σε ασθενείς τύπου 1 που δεν έχουν επιτύχει ρύθμιση με εντατικοποιημένο σχήμα (μετά από επανειλλημένες σοβαρές προσπάθειες ή όταν υπάρχει ειδικός λόγος για άμεση και τέλεια ρύθμιση πχ σε εγκυμοσύνη).
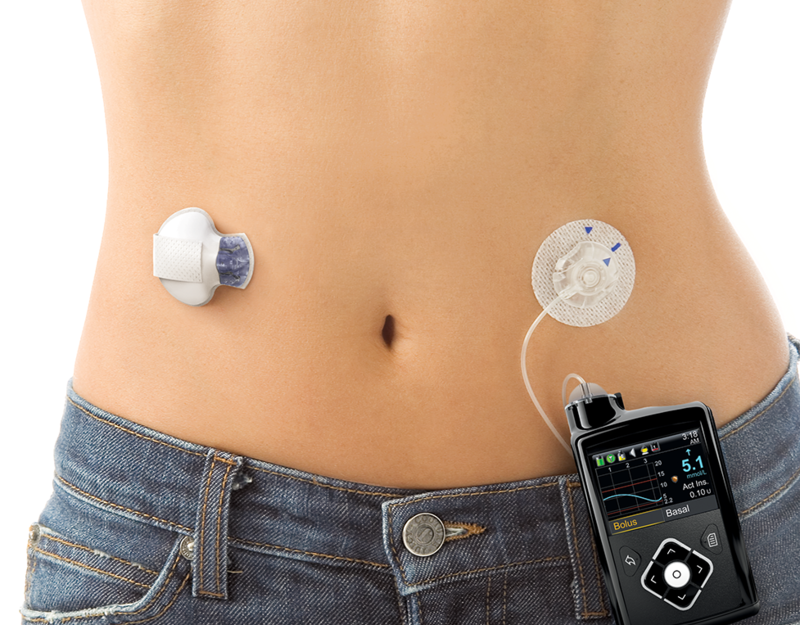
Είναι μια μικρή συσκευή την οποία «φοράει» ο ασθενής καθ’
όλη τη διάρκεια του 24/ώρου και η οποία προγραμματίζεται να του δίνει συνεχώς μικρές δόσεις ταχείας ινσουλίνης (μέσω ενός μικρού καθετήρα στο υποδόριο λίπος) όπως φαίνεται στην εικόνα.
Με την αντλία ινσουλίνης καλύπτεται κατά τον καλύτερο δυνατό τρόπο ο «βασικός» ρυθμός. Τις ώρες των γευμάτων ο ασθενής υπολογίζει τα ισοδύναμα της τροφής (όπως στο εντατικοποιημένο σχήμα) και εισάγει τα στοιχεία στην αντλία η οποία, πάλι μέσω του καθετήρα, του δίνει τη «γευματική» δόση ινσουλίνης.
Οι νεότερες αντλίες έχουν και δυνατότητα συνεχούς καταγραφής του σακχάρου του ασθενή, αλλά ακόμα και αυτές δεν τον απαλλάσσουν ούτε από τις κλασσικές αυτομετρήσεις ούτε από τον αυστηρό προγραμματισμό των γευμάτων και τους υπολογισμούς. Η ιδανική αντλία του μέλλοντος ίσως θα παίζει το ρόλο του «τεχνητού παγκρέατος», ώστε να είναι πλήρως αυτόνομη και να προσαρμόζεται στις ελεύθερες επιλογές του ασθενή.
7. Η αγωγή σταματάει ποτέ;
Ο διαβήτης γενικά είναι ένα χρόνιο νόσημα, που εξελίσσεται με το χρόνο. Έτσι, όπως και στα άλλα χρόνια νοσήματα (πχ, υπέρταση, υπερλιπιδαιμία κτλ) η αγωγή συνεχίζεται δια βίου. Εξαιρέσεις στον κανόνα αυτό υπάρχουν, αν και σπάνιες.
Μια ειδική περίπτωση αφορά τον διαβήτη τύπου 1. Μετά τα πρώτα θορυβώδη συμπτώματα και αφού ξεκινήσει η θεραπεία με ινσουλίνη, το πάγκρεας ανακτά παροδικά ένα μέρος της δυνατότητάς του να εκκρίνει ινσουλίνη. Κατά την περίοδο αυτή που ονομάζεται και «περίοδος μέλιτος», η δόσεις των ενέσεων ινσουλίνης μπορούν να μειωθούν πάρα πολύ, έως και να διακοπούν για λίγο. Δυστυχώς, σύντομα το πάγκρεας εξασθενεί πλήρως και η ανάγκη πλήρους υποκατάστασης επανέρχεται.
Αλλη περίπτωση αφορά παχυσάρκους ασθενείς με διαβήτη τύπου 2, οι οποίοι ίσως μπορούν να διακόψουν σε δεύτερο χρόνο (και για κάποιο διάστημα) τη φαρμακευτική αγωγή, ακόμα και την ινσουλίνη, αν χάσουν αρκετά κιλά. Αυτό συμβαίνει γιατί μειώνεται η αντίσταση και οι ανάγκες του οργανισμού σε ινσουλίνη, οπότε το πάγκρεας μπορεί να ανταποκριθεί (μέχρι να μειωθούν κι άλλο οι δυνατότητές του, στα πλαίσια εξέλιξης της νόσου).
Ακόμα ειδικότερες περιπτώσεις μπορεί να αφορούν ασθενείς με παροδική αύξηση των αναγκών (πχ οξείες λοιμώξεις ή άλλες καταστάσεις), μετά την αποδρομή των οποίων μπορεί το σάκχαρο να επανέλθει στα φυσιολογικά και η αγωγή να διακοπεί. Με τον ίδιο μηχανισμό διακόπτεται η αγωγή μετά τον τοκετό (στις περισσότερες περιπτώσεις) σε γυναίκες με διαβήτη κύησης.
8. Οριστική θεραπεία υπάρχει;
Εφόσον στο διαβήτη το όργανο που ανεπαρκεί είναι το πάγκρεας, οριστική θεραπεία θα σήμαινε ένα καινούργιο πάγκρεας. Και όντως, η μεταμόσχευση παγκρέατος σε ένα βαθμό προσφέρει αυτή τη λύση. Μια τέτοια διαδικασία όμως ακολουθείται από άλλου είδους αγωγή, πολύ περισσότερα φάρμακα και επιπλέον προβλήματα (κυρίως ανοσοκαταστολή για να μην απορρίψει ο οργανισμός το μόσχευμα), οπότε είναι σίγουρα προτιμότερο, ευκολότερο και ασφαλέστερο να συνεχίσει ο ασθενής την ινσουλίνη του. Αν τώρα χρειάζεται ούτως ή άλλως να γίνει κάποια άλλη μεταμόσχευση ζωτικής σημασίας (συνήθως μεταμόσχευση νεφρού), οπότε τα ανοσοκατασταλτικά φάρμακα θα πρέπει να τα παίρνει ο ασθενής έτσι κι αλλιώς, τότε μπορεί να γίνει διπλή μεταμόσχευση (νεφρού-παγκρέατος) χωρίς επιπλέον επιπτώσεις.
Μια νεότερη προσέγγιση είναι η μεταμόσχευση μόνο των νησιδίων του παγκρέατος (είναι οι δομές που περιέχουν τα ινσουλινοεκκριτικά κύτταρα) ή και μεταμόσχευση μόνο ινσουλινοεκκριτικών κυττάρων (είτε «β-κυττάρων» από δότη είτε, μελλοντικά, άλλων κυττάρων του οργανισμού που θα έχουν «προγραμματιστεί» τεχνητά να παράγουν ινσουλίνη). Πρόκειται για λύσεις πολλά υποσχόμενες, οι οποίες όμως ακόμα δεν έχουν τελειοποιηθεί για ευρεία εφαρμογή.